生活条件的改善和饮食习惯的变迁使得糖尿病及其相关的健康问题正逐渐成为公众关注的焦点,作为该病诊断和日常监测的核心指标,血糖水平无疑是患者和家属最为关心的数据之一。
但在解读这些血糖数据时,许多人却往往容易陷入过度的恐慌和不必要的焦虑之中,这种心理状态反而可能对疾病的控制产生负面影响,就像最近诊室遇到的一位刘先生。

刘先生作为管理层平日忙于工作对自己的身体健康很少关注,最近在单位组织的体检中得知自己的空腹血糖值偏高达到了6.8mmol/L(正常值的上限6.1mmol/L),这让他生心生恐惧,家里没有相关的病人,怎么自己就成了糖尿病呢。
由于对这方面知识了解不足,刘先生开始在网上搜索相关信息,他看到了许多关于糖尿病的严重后果和治疗方法,其中不乏一些关于药物治疗的内容。在恐慌的驱使下,刘先生决定自行购买一些降糖药物来服用,希望能迅速降低自己的血糖。
经过半个月的服药似乎并没有带来他期望的效果,反而偶尔会出现头晕、乏力等身体不适。这些症状让刘先生更加恐慌,他觉得自己的病情可能更加严重了,于是他前来就医。

医生详细询问了刘先生的病史、家族史以及他自行服药的情况,在得知刘先生自行服用降糖药之后,医生严肃地告诉他这样做是非常危险的,因为不同的药物有不同的适应症和副作用,没有医生的指导就自行服药可能会对身体造成损害。
为了更准确地了解他的胰岛功能是否正常,以及他的血糖水平是否达到了糖尿病的诊断标准,医生为他安排了一系列的检查,包括糖化血红蛋白(HbA1c)、餐后两小时血糖以及胰岛功能检测等。
在等待检查结果的过程中,刘先生又开始各种焦虑,他担心自己的病情严重,担心自己需要长期服药甚至注射胰岛素,担心以后家人怎么办。
当检查结果出来后,医生告诉刘先生他的糖化血红蛋白是5.2%在正常范围内,餐后两小时血糖也没有超标,胰岛功能也基本正常。
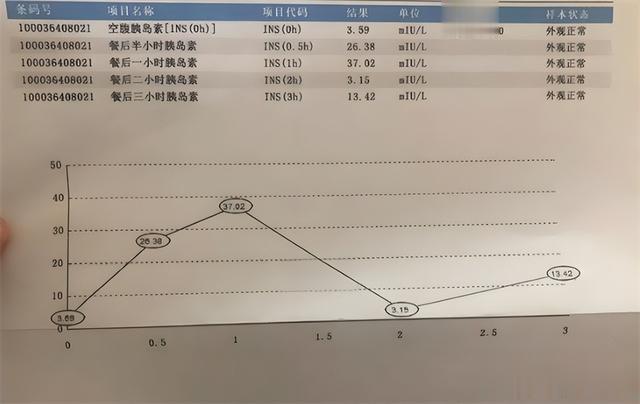
这就让刘先生不解了,他从手机调出当时体检报告的血糖数值,明明是大于自己从网上查的正常值的啊。医生解释说他的血糖虽然偏高一点,但还没有达到糖尿病的诊断标准,目前属于糖尿病前期,也就是常说的“糖耐量受损”。
听到这里,刘先生松了一口气,但紧接着又担心起来:“那我需要吃药吗?不吃药的话血糖会不会继续升高?”
医生表示,根据目前的检查结果来看你的血糖并没有超过需要用药的范围,可以先通过调整生活方式和饮食习惯来控制血糖,定期监测血糖和体重,如果发现血糖持续升高或体重明显增加,就需要及时来医院复诊,通常这类情况只要能做到“管住嘴、迈开腿”,问题都不是很大,不要过多的焦虑。
听到这个结果,刘先生松了一口气,他感激医生的专业建议,也为自己之前的恐慌和乱吃药感到后悔。
离开医院时,刘先生深刻认识到调整生活方式和饮食习惯对控制血糖的重要性,他积极采纳了医生的建议努力付诸实践。几个月后他再次来到医院复查,血糖值已经降到了正常范围内。
刘先生的经历并非个例,生活中像他这样通过非药物干预同样将血糖控制在理想范围内的人不在少数,本期我们就来详细探讨一下,当血糖处于哪些范围时大多不需要立即用药,我们该如何科学、理性地对待管理和控制这件事。
 一、血糖在什么范围内,通常不需要服药?
一、血糖在什么范围内,通常不需要服药?糖尿病作为一种危害性极强的慢性疾病,其对身体的损害是多方面的,如对心血管系统、神经系统和肾脏的损害等。当血糖水平超过正常范围时很多人会立即想到通过药物来降低血糖,事实上并不是所有血糖超标的情况都需要立即用药。
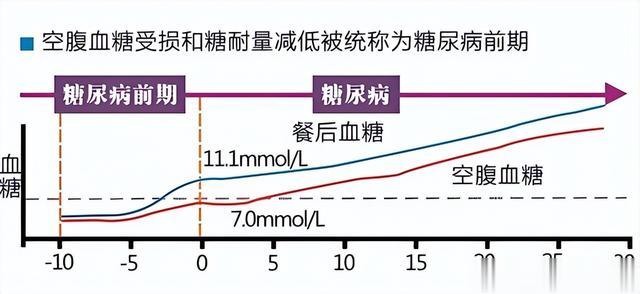
那血糖在什么范围内,通常不需要服药呢?我们需要先了解血糖(GLU)的正常值,也就是健康群体在空腹情况下GLU应位于3.9mmol/L到6.1mmol/L之间,饭后2h的GLU则不应超过7.8mmol/L。

如果超过了这个正常值的范围但又没有达到糖尿病(DM)的诊断标准(空腹GLU超过7mmol/L,饭后2h的GLU超过11.1mmol/L)时,就被认为是DM的前期,它就像是正常与疾病两者的一个过渡期。
现阶段DM前期诊断主要依据WHO的标准,包括两种情况即空腹血糖受损(空腹GLU位于6.1mmol/L到7.0mmol/L之间,饭后2h的GLU不超过7.8mmol/L)和糖耐量异常(空腹GLU不超过7mmol/L,饭后2h的GLU位于7.8mmol/L到11.1mmol/L之间)。
近年来随着检测技术的进步,HbA1c(糖化血红蛋白)也被用作该阶段的诊断标准之一,其正常值应不超过5.7%,而在5.7%至6.5%之间被视为DM前期的可能。

在我国进行的一项长期专项研究中,研究人员通过对照实验筛选了576例糖耐量受损(IGT)患者作为研究对象。其中76%的患者接受了包括饮食调整和运动在内的生活方式干预,而剩余的24%患者则作为对照组未接受任何特殊的干预措施。经过六年的积极生活方式干预后,研究人员对这些受试者进行了长达三十年的严密随访观察。
结果与对照组相比,接受干预的患者在DM发病时间上有了显著延迟,中位延迟时间约4年;心血管事件发生风险及死亡率、微血管病变发生率均降低了约三分之一,全因死亡率降低了约四分之一,平均预期寿命增加了约十七个月。

这也就说明该阶段是一个能否逆转糖尿病的关键转折点,如果在这个进展为DM前的高危阶段不加以干预,随着时间的推移会不可避免地罹患DM,而且这部分群体还是心脑血管疾病、肾病甚至各类癌症的高危人群。如果进行适当的非药物干预(如控制饮食、增加运动等)有可能逆转为正常血糖或延缓糖尿病的发生,并降低罹患其他相关疾病的风险。
所以当空腹GLU位于6.1mmol/L到7.0mmol/L的范围内,多数情况下不需要服药,一般可通过适当的生活方式干预,包括合理的饮食调整和适宜的运动计划。
其中,合理的饮食调整即选择营养均衡、热量适宜的食物(摄入碳水化合物:脂肪:蛋白质≈5:3:2),多吃富含膳食纤维的食物(如蔬菜、水果和全谷类等);减少高糖、高脂和高盐食物的摄入,建议在烹饪过程中推荐选择使用植物油,并摄取那些富含健康的多不饱和与单不饱和脂肪酸的食品,严格控制饱和脂肪酸和反式脂肪酸的摄入,每日限盐5克。

而适宜的运动计划主要推荐多样的运动形式(如负荷训练、阻力训练结合有氧运动等)联合干预,这样可以增强肌肉力量、改善体型,并提升心肺功能和耐力,每周至少要运动2.5小时,避免长期久坐以保持身体的活跃状态。
同时还需充分考虑患者的特异性,有些前期患者可能叠加了肥胖、胰岛功能不全等风险因素,这会增加患者发展成糖尿病或是出现并发症的风险,他们的血糖管理就变得更加复杂,需要结合实际情况在医生的指导下,制定个性化的治疗和管理方案。
 二、什么情况下需要用药,怎么选?
二、什么情况下需要用药,怎么选?对于Ⅱ型糖尿病前期患者来说,若通过以上生活方式干预六个月后血糖仍未达标;
或是年龄在25岁至59岁之间、身体质量指数大于32.5 kg/m2的人群,以及有妊娠期糖尿病的女性,无论生活方式干预能否降低GLU值,均可考虑启动药物联合干预治疗。
在药物选择上,二甲双胍、α-糖苷酶抑制剂、SGLT2i(钠-葡萄糖协同转运蛋白2抑制剂)、GLP-1RA(胰高血糖素样肽-1受体激动剂)等药物均被证实能有效降低该类病症前期人群发展为DM的风险。

如一些随机开放实验表明,通过每周2.4mg的司美格鲁肽,在为期476天的疗程后约百分之八十四的糖尿病前期受试者HbA1c恢复到正常水平;每天服用3mg利拉鲁肽,治疗1120天治疗者风险降低约百分之四十;替西帕肽干预治疗548天后治疗者风险降低约百分之三十等。
TOPDIABETES中指出:与单纯接受生活方式干预组相比,接受每天850毫克的二甲双胍和每天15毫克的吡格列酮联合治疗半年的患者进展为糖尿病的风险降低约百分之七十;而如果在接受这两类药物联用的同时再加入GLP-1R(如每周1.5毫克的度拉糖肽、每天1.2毫克的利拉鲁肽等)药物进行联合用药半年,治疗者风险降低约百分之八十八。
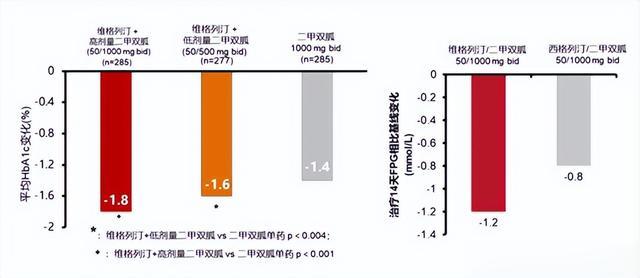
在用药时,应遵循个体化治疗原则,根据患者的病情、年龄、性别、合并症以及药物代谢能力等因素来选择最合适的药物和剂量。
如像一些合并有慢性肾脏病或是心力衰竭的患者来说就可以选择达格列净(一种SGLT2抑制剂)来治疗,研究发现与安慰组相比此类药物可降低治疗风险约三分之一,在降糖的过程中通过增加尿糖的排泄来减轻肾脏负担,并有助于改善心血管功能;
而对于非酒精性脂肪肝的DM前期患者来说,吡格列酮(一种噻唑烷二酮类药物)可能是一个优选的治疗方案,该类药物除了可以改善胰岛素敏感性和降低血糖的作用外,还能够通过改善脂肪代谢和减少肝脏脂肪堆积来减轻非酒精性脂肪肝患者的病情。治疗应从小剂量开始,逐步调整至理想效果,并密切监测药物可能引起的副作用。

在糖尿病(DM)的管理中,除了生活干预和药物治疗之外患者的自我管理能力也是非常重要的。多项研究发现,DM与超重和高甘油三酯存在密切的关系。
对于超重或肥胖的患者来说通过合理的体重管理,可以显著改善胰岛素抵抗和β细胞功能进而降低DM的发病风险,针对此类患者设定一个短期减重目标是非常必要的,推荐在半年内减轻体重的百分之十,并持之以恒;而对于高甘油三酯患者依据自身情况建议在医生指导下服用贝特类药物,以降低心血管疾病及DM的发病率。
同时,也要做好定期体检,它能够直观地反映身体状态,以便让我们更好地了解自己的健康状况,并采取相应的措施进行干预和管理。

总而言之,血糖的管理是一个长期且持续的过程,其水平的波动受到多种因素影响,在面对在面对数据时应保持理性和科学的态度,过度恐慌或掉以轻心都不利于疾病的管理。
对于在医学诊断标准与血糖正常值之间范围内的患者来说,可以先通过改善生活方式和饮食习惯(如均衡饮食、适量运动)来有效地控制血糖水平,切勿像案例中刘先生一样过于忧虑,私自用药。
当以上方式无法使血糖达到理想水平时,药物治疗是必要的,患者应遵循医生的建议,按时按量服用药物,以确保血糖得到有效控制。
参考文献:[1]庄前玲,郭桂芳,李湘萍.糖尿病前期的临床研究进展[J].中华护理杂志, 2011, 46(8):3.DOI:10.3761/j.issn.0254-1769.2011.08.043.
[2]方朝晖,赵进东.糖尿病前期管理的认识[J].中国临床医生杂志, 2013(10):3.DOI:10.3969/j.issn.1008-1089.2013.10.002.
[3]国家老年医学中心,中华医学会老年医学分会,中国老年保健协会糖尿病专业委员会.中国老年糖尿病诊疗指南(2024版)[J].中华糖尿病杂志, 2024, 16(02):147-189.DOI:10.3760/cma.j.cn115791-20240112-00020.
[4]巩秋红,李光伟.生活方式干预降低糖耐量受损人群发病率和死亡率:大庆糖尿病预防研究30年随访结果[J].中华内科杂志, 2019, 58(8):1.DOI:10.3760/cma.j.issn.0578-1426.2019.08.101.

看这篇文章,所以人都要有耐心,没有耐心是看不完这篇宏大巨作的,要认真还要加耐心才行。
别怕!多了解血糖,找医生咨询,控制饮食,生活有希望
血糖高不等于就是糖尿病?我单位有几十年血糖高者,年龄都90多岁了。
没事儿的 我有一段时间空腹血糖超标了在6.8左右吧 后来控制一下就回到5.9了
空腹血糖高?别怕!医生是你的朋友,不是吓唬你的怪兽